Per sciatalgia s’intende identificare un dolore lungo la faccia posteriore dell’arto inferiore, che segue il decorso del nervo sciatico; spesso è associato a mal di schiena, in quella che viene definita lombosciatalgia.
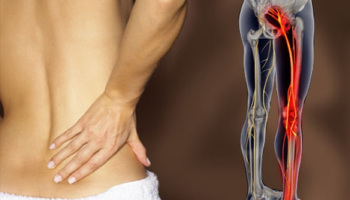
La lombosciatalgia è una patologia molto diffusa nei paesi occidentali. La causa più comune è l’ernia o la protrusione del disco intervertebrale L4-L5 o L5-S1, che causa irritazione o compressione delle radici del nervo sciatico (conflitto disco-radicolare), ma vanno comunque escluse altre possibili cause. Le altre possibili cause di lombosciatalgia possono essere di pertinenza urologica o ginecologica, ma vanno escluse anche alcune patologie sistemiche (cioè che riguardano l’intero organismo), come l’iperparatiroidismo, l’ipertiroidismo, problematiche di congestione intestinale, problematiche vascolari.
COME SI MANIFESTA
Il dolore compare generalmente dopo uno sforzo o dopo episodi di lombalgia; può iniziare in maniera violenta o progressiva, e interessare parte o tutto l’arto inferiore.
La sede del dolore dipende dalla localizzazione dell’ernia discale: se il disco danneggiato è quello compreso tra L4 e L5, la radice nervosa interessata è la L5, e il dolore è irradiato al gluteo, alla faccia postero-esterna della coscia, laterale della gamba e dorsale del piede fino all’alluce. Se invece il disco è quello tra L5 e S1, la radice interessata è la S1, e il dolore si irradia al gluteo, alla faccia posteriore della coscia, laterale della gamba fino a dietro al malleolo eterno della caviglia.
Nelle forme più aggressive, o non ben curate, al dolore possono associarsi dapprima alterazioni della sensibilità (formicolii, riduzione della sensibilità), quindi riduzione dei riflessi osteotendinei, infine progressiva riduzione del tono e della forza muscolare.
Così se è interessata la radice L5, si ha una progressiva difficoltà a camminare sui talloni (deficit dei muscoli tibiale anteriore, estensore comune delle dita, estensore proprio dell’alluce, peronieri, ecc.), mentre nel caso della radice S1 (oltre a una progressiva riduzione dei riflessi achilleo e plantare), la difficoltà sta nel camminare sulle punte (deficit dei muscoli tricipite surale, flessori delle dita, ecc.).
COSA FARE
Qualche tempo fa si credeva che l’unico rimedio efficace fosse il riposo a letto. Oggi si tende a ridurre lo stare a letto al minimo indispensabile e a curare la patologia inizialmente con farmaci antiinfiammatori, quindi con il trattamento fisioterapico.
Molto efficace è la cura con l’Ossigeno-Ozono terapia, da effettuarsi anche in fase acuta, mentre una volta superata la fase più dolorosa è possibile associare anche la rieducazione motoria.
La terapia consigliata è quella praticata con la FREMS, tecnologia innovativa, non farmacologica, costituita da una stimolazione elettrica biocompatibile e somministrata attraverso la cute. Completamente indolore, la FREMS agisce sulle piccole terminazioni nervose, vascolarizzando le zone colpite e rilasciando fattori di crescita utili ad abbassare il dolore e a migliorare le funzioni dei nervi stessi.
Indicata per la sciatalgia è inoltre la TECARTERAPIA che stimola l’energia dall’interno dei tessuti biologici, attivando i naturali processi riparativi e anti infiammatori. Il vantaggio della terapia capacitiva resistiva è che, poiché l’energia proviene dall’interno, è possibile interessare anche strati profondi, non trattabili con trasferimenti esterni di energia per i danni alla cute che ne deriverebbero. Questa terapia produce dopo la prima applicazione, un’immediata riduzione del dolore ed una maggiore mobilità.
Superata la fase acuta si consigliano sedute di ginnastica posturale ed osteopatia per favorire il ritorno alla piena attività quotidiana, lavorando sulle possibili cause scatenanti il problema ed effettuando tutti i correttivi al fine di evitare eventuali recidive
